Cientistas do National Eye Institute (NEI), dos Estados Unidos, usaram células-tronco de pacientes e bioimpressão 3D para criar tecido ocular que deve ajudar a compreender os mecanismos de doenças que causam cegueira. Dentre elas, a Degeneração Macular Relacionada à Idade (DMRI).
A equipe imprimiu uma combinação de células que formam a barreira externa sangue-retina. De acordo com o estudo, publicado na Nature, essa técnica fornece um suprimento teoricamente ilimitado de tecidos derivados do paciente.
Em seguida, entenda como ocorreu a pesquisa e como os resultados podem levar a muitos usos potenciais em aplicações translacionais, incluindo o desenvolvimento terapêutico.
A pesquisa
Segundo os pesquisadores, a Degeneração Macular Relacionada à Idade (DMRI) se desenvolve inicialmente na barreira sangue-retina externa. No entanto, os mecanismos de iniciação e progressão da doença tanto na forma seca como úmida permanecem pouco compreendidos devido à falta de modelos humanizados fisiologicamente relevantes.
A barreira sangue-retina externa consiste no epitélio pigmentar da retina (RPE), separado pela membrana de Bruch dos coriocapilares ricos em vasos sanguíneos. A membrana de Bruch regula a troca de nutrientes e resíduos entre os coriocapilares e o RPE.
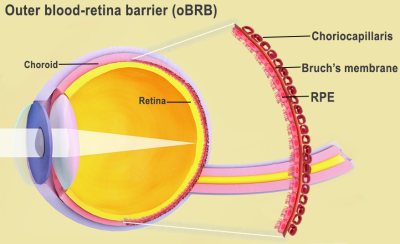
A barreira sangue-retina externa é a interface da retina e da coróide, incluindo a membrana de Bruch e os coriocapilares. Crédito da imagem: National Eye Institute.
Na DMRI, depósitos de lipoproteínas, chamados drusas, se formam na porção externa da membrana de Bruch, impedindo sua função. Com o tempo, o RPE se rompe localmente, levando à degeneração dos fotorreceptores e à perda da visão.
Os cientistas combinaram três tipos de células coroideanas imaturas em um hidrogel: pericitos e células endoteliais, que são componentes-chave dos capilares; e fibroblastos, que dão estrutura aos tecidos. Então, imprimiram o gel em um esqueleto biodegradável e, em poucos dias, as células começaram a amadurecer em uma densa rede capilar.
Os resultados
No nono dia, o time semeou células epiteliais de pigmento da retina no outro lado do esqueleto. O tecido impresso atingiu a maturidade total no dia 42. Análises de tecido e testes genéticos e funcionais mostraram que o tecido impresso parecia e se comportava de maneira semelhante à barreira hematorretiniana externa nativa.
Sob estresse induzido, o tecido impresso exibiu padrões de DMRI precoce, como depósitos de drusas sob o RPE e progressão para DMRI em estágio seco tardio, onde foi observada a degradação do tecido.
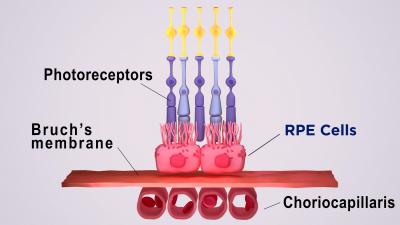
A barreira sangue-retina externa do olho compreende o epitélio pigmentar da retina, a membrana de Bruch e os coriocapilares. Crédito da imagem: National Eye Institute.
Também perceberam a aparência de DMRI úmida induzida por baixo oxigênio, com hiperproliferação de vasos coróides, que migraram para a zona sub-RPE. Os medicamentos anti-VEGF, usados para tratar a DMRI, suprimiram o supercrescimento e a migração desse vaso e restauraram a morfologia do tecido.
Os cientistas observaram que a presença de células RPE induz mudanças na expressão gênica em fibroblastos que contribuem para a formação de Membrana de Bruch – algo que foi sugerido há muitos anos, mas não tinha sido comprovado até o modelo desenvolvido por essa pesquisa.
Próximos passos
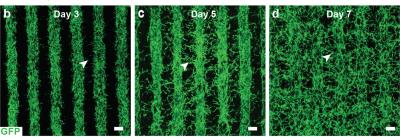
Crescimento de vasos sanguíneos através de linhas impressas de uma mistura de células endoteliais-pericito-fibroblásticas. No dia 7, os vasos sanguíneos preenchem o espaço entre as fileiras, formando uma rede de capilares. Crédito da imagem: Kapil Bharti.
A equipe enfrentou alguns desafios técnicos, como a geração de um esqueleto biodegradável adequado e a obtenção de um padrão de impressão consistente por meio do desenvolvimento de um hidrogel sensível à temperatura, que deveria alcançar linhas distintas quando frio e se dissolver quando o gel esquentava.
A boa consistência das fileiras permitiu um sistema mais preciso de quantificação das estruturas dos tecidos. Eles também otimizaram a proporção de mistura celular de pericitos, células endoteliais e fibroblastos.
Todo o trabalho resultou em modelos de tecido de retina com muitos usos potenciais em aplicações translacionais, incluindo o desenvolvimento terapêutico. Agora, os cientistas seguem utilizando modelos de barreira sangue-retina impressos para estudar a DMRI.
Além disso, também estão experimentando acrescentar tipos de células adicionais ao processo de impressão, como células imunológicas para modelar melhor o tecido nativo.
Revisado por Paulo Schor, médico oftalmologista, professor livre docente e diretor de inovação da Universidade Federal de São Paulo (Unifesp) e colaborador da Faculdade de Medicina do Hospital Albert Einstein.
Acompanhe o blog da Phelcom e fique por dentro das principais novidades sobre bioimpressão 3D para criar tecido ocular.

 Português
Português  Español
Español  English
English 


